Im Laufe meiner Krankheitskarriere begann ich, überraschende Symptomausbrüche als „Schübe“ zu bezeichnen – so wie Personen, die an Multipler Sklerose (MS) leiden. Jetzt gehe ich noch einen Schritt weiter und stelle die Frage, ob HWS-Geschädigte und MS-Betroffene in manchen Fällen mehr gemeinsam haben, als bisher angenommen.
Ich muss mich ein bisschen korrigieren. Nicht ich stelle hier irgendwelche Behauptungen auf, sondern ich möchte bemerkenswerte Erkenntnisse meines Lieblingsexperten für instabile Kopfgelenke, Dr. Bodo Kuklinski, zur Verbindung zwischen MS und Halswirbelbeschwerden vorstellen. Ich hoffe, ich bekomme das hin, denn ehrlich gesagt ist die Materie weder leicht zu verdauen noch gut erklärbar. Bitte seid kritisch, aber legt euch zugleich ein bisschen Offenheit parat. Und nicht vergessen: Mein Blog dient der Inspiration.
MS im Portrait
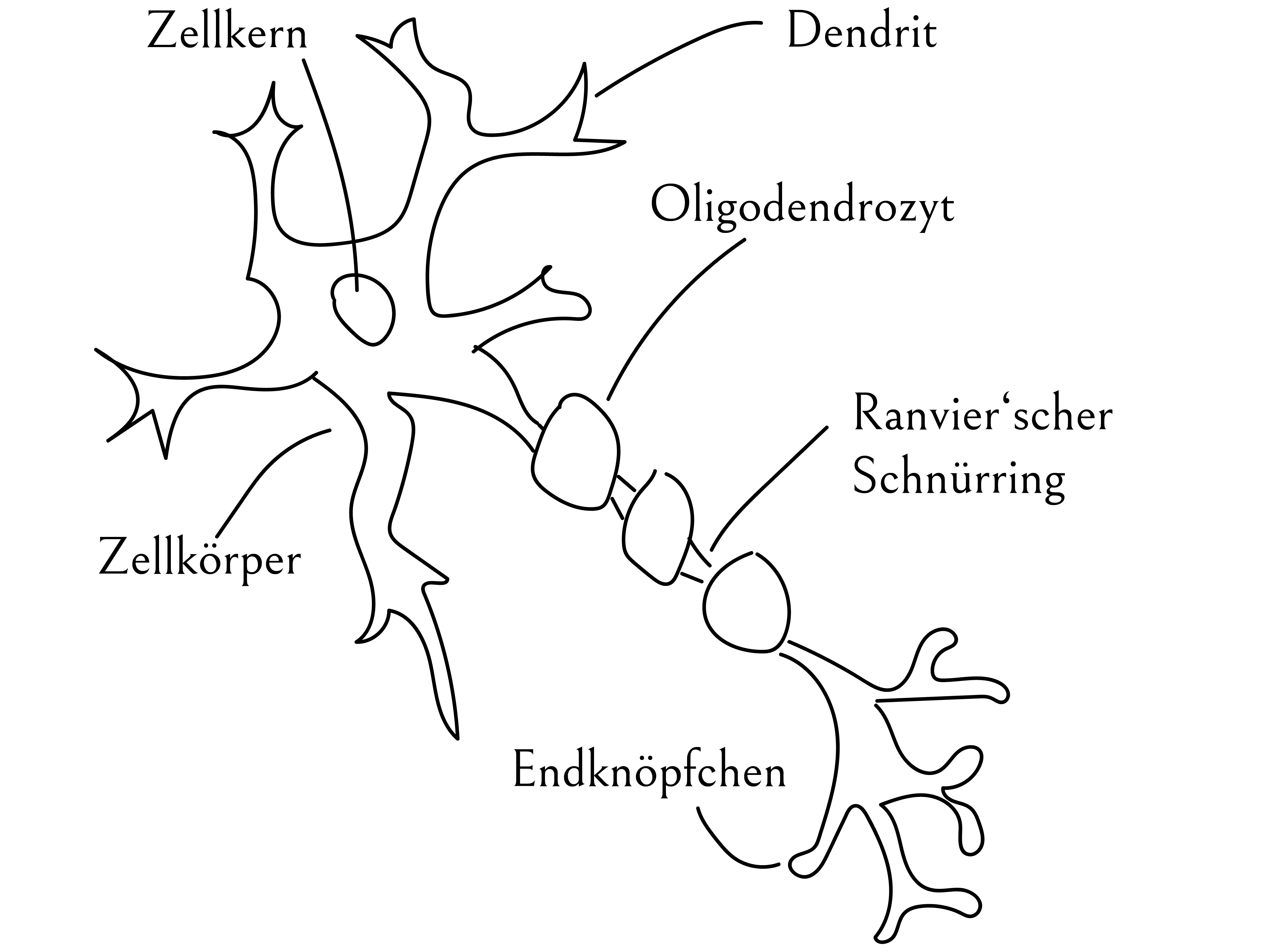
Multiple Sklerose ist ein vielschichtiges Krankheitsbild. Durch Entzündungen im zentralen Nervensystem werden Nervenzellen geschädigt als auch deren schützende Myelinschicht. Diese Schutzschicht wird von sogenannten Oligodendrozyten gebildet. Ihr Zweck besteht vor allem in einer effizienten Weiterleitung elektrischer Signale. Defekte der Schutzschicht bewirken eine gestörte Informationsweiterleitung, was, abhängig vom Entzündungsort, unterschiedliche Symptome auftreten lassen kann, wie Missempfindungen, Taubheit, Sehstörungen, Schwindel usw.
Bisher war – neben vielen anderen Ungereimtheiten – nicht so richtig klar, weshalb Oligodendrozyten bei MS-Patienten ihre Arbeit einstellen. Kuklinski (2018) betrachtet die Folgen eines HWS-Traumas als passendes Puzzleteil für diese Lücke.
Was sich hinter MS verbirgt
Wir erinnern uns: HWS-Instabilität bewirkt einen Anstieg von Stickstoffmonoxid (NO), was kurzum als nitrosativer Stress bezeichnet wird. NO steigert die Durchlässigkeit der Blut-Hirn-Schranke (Kuklinski, 2018), wodurch eine ganze Reihe schädigender Reaktionen ausgelöst werden. Die Folge ist: Die Myelin synthetisierenden Oligodendrozyten gehen zugrunde (ebd.) – ein Mechanismus, der nach Kuklinski zur Entstehung MS-typischer Läsionen beitragen kann.
Die Entzündungsreaktion bei MS ist laut Kuklinski jedoch nicht als primäre Krankheitsursache zu verstehen, sondern eher als Reaktion des Körpers auf den Tod der Oligodendrozyten (Apoptose). Der Grund dafür: Ein Abfall der mitochondrialen Energieerzeugung – die bei jedem HWS-Trauma stattfindet (und bei CCI/AAI-Betroffenen sogar rund um die Uhr)!
Stress, Stress, Stress
Zum nitrosativen Stress kommt aber immer noch der ganz normale oxidative Stress, den unser Existieren eben so mit sich bringt – und den Gesunde meist ganz gut abfedern können. Doch HWS-Geschädigten fehlen hierfür allerhand Werkzeuge, wie unter anderem Kupfer, Mangan und Zink.
NO und O2 sind hochtoxisch! Es entsteht Peroxinitrit, welches früh bei chronischen Entzündungsprozessen des Nervensystems, wie MS, nachweisbar ist.
Noch mehr Stress entsteht durch HWS-bedingte Minderdurchblutungen des Gehirns. Bemerkbar macht sich dies vor allem durch Sehstörungen, Lärmempfindlichkeit oder eine Kombination aus Schwindel, Sehstörungen und Übelkeit (Arteria-basilaris-Syndrom; Kuklinski, 2018). Und welch Überraschung: Besondern die Lärmüberempfindlichkeit gilt als Frühzeichen einer MS (Pfadenhauer et al., 2001).
Was, wenn die Halswirbelsäule „schick“ ist?
Sollten einige MS-Betroffene auf diesen Beitrag stoßen und sich denken: „Aber meine Halswirbelsäule ist doch ok?“ – Naja, dann gibt es trotzdem keinen Grund, diesen Aspekt auszuklammern.
Denn die Sache ist die: Eine durch HWS-Schäden erworbene Mitochondriopathie kann sich mütterlicherseits auf nachfolgende Generationen auswirken. Es reicht also durchaus aus, wenn Oma mal einen schlimmen Sturz hatte oder sich den Rücken bei der Arbeit auf dem Feld überbeanspruchte, und Mutti vielleicht vom Pferd fiel. Gemein, nicht wahr? Man leidet für die Unglücke seiner Vorfahren, und als ob das nicht schlimm genug ist, weiß man es meist nicht einmal. Und es gibt noch ein Problem: „Den meisten Ärzten fehle es jedoch am Wissen um diese biochemischen Zusammenhänge. Aus dem gleichen Grund würden auch viele weitverbreitete, schulmedizinische Medikamente bedenkenlos eingesetzt, obwohl sie die Mitochondrien schädigten (Gutmann, 2018, 13).“
Alles im Überblick
Nach all dem solltet ihr bedenken: Was ich hier versuche, euch nahezubringen, ist wirklich, wirklich oberflächlich und dadurch umso anfälliger für Fehler, Missverständnisse und selbstverständlich offene Fragen. Es soll euch eine Idee bieten, aber keinesfalls dem Anspruch von Vollständigkeit gerecht werden. Denn das würde viele Details und viele Exkurse in verschiedene Fachdisziplinen abverlangen, für die ihr, wenn ihr krank seid, wahrscheinlich gar keine Geduld aufbringen könnt. Hier deshalb noch einmal ein kleiner grober Überblick der wichtigsten Zusammenhänge:
- Nitrosativer Stress, ausgelöst durch HWS-Traumata, kann degenerative und entzündliche Erkrankungen auslösen, darunter auch MS (Kuklinski, 2018)
- bei HWS-Schädigung entsteht eine Mitochondriopathie, die ihrerseits MS-Schübe auslösen kann
- das Hirnschrankenprotein S-100 ist sowohl bei HWS-Instabilität, als auch MS erhöht
- sowohl bei HWS-Geschädigten als auch MS-Betroffenen ist der Citrullin-Spiegel erhöht, was auf einen Vitamin-B12-Mangel hindeutet
- mütterlicherseits werden mitochondriale Schäden vererbt; wenn also die Mutter ein HWS-Problem hat, leidet das Kind an den Folgen der entstandenen Mitochondriopathie
- instabile Kopfgelenke verändern die Liquorzirkulation (nachweisbar im Sitzen); die ebenso bei MS-Betroffenen auftritt (Kuklinski & Schemionek, 2020)
- und damit es nicht vergessen wird: Medikamente, Shampoo, Haushaltschemikalien, psychischer Stress!!!, schlechte Ernährung, schlechte Schlafqualität usw. schädigen Mitochondrien zusätzlich um ein nicht zu ignorierendes Maß!
Keiner kommt mehr drumherum
Ihr seht, hinter HWS-Beschwerden verbirgt sich mehr als man denkt – und vielleicht auch MS (Damadian & Chu, 2011). Sicherlich ist es nicht verkehrt, sich solcher Dinge bewusst zu sein, obwohl es natürlich umso schöner wäre, würden Ärzte sich engagiert dieser Aufgabe widmen. Doch es gibt eben noch weitaus mehr Krankheiten, über die sie Bescheid wissen müssen. Wenn aber viele davon auf eine mitochondriale Schädigung zurückführbar sind, steht diese Entschuldigung auf ziemlich wackeligen Beinen und wir alle können nur hoffen, dass unsere Mitochondrien für Ärzte demnächst interessanter werden. Ich denke, schon jetzt kommt eigentlich keiner von ihnen mehr drumherum.
Damadian, R. V., & Chu, D. (2011). The possible role of cranio-cervical trauma and abnormal CSF hydrodynamics in the genesis of multiple sclerosis. Physiological chemistry and physics and medical NMR, 41, 1–17.
Gutmann, P. H. (2018). Frischer Schub für unsere Zellkraftwerke. Naturheilkunde & Medizin. 11-14.
Kuklinski, B. (2018). Das HWS-Trauma – Ursachen, Diagnose und Therapie. Aurum.
Kuklinski, B. & Schemionek, A. (2020). Mitochondrientherapie – Die Alternative. Aurum.
Pfadenhauer, K., Weber, H., Rösler, A. et al. Zentrale Hyperakusis mit Phonophobie bei Multipler Sklerose. Nervenarzt 72, 928–931 (2001). https://doi.org/10.1007/s001150170005



Heike Klotz
Vielen Dank, für die letzten aufschlussreichen Kommentare.
Du solltest Dein Geld mit Schreiben verdienen oder Kurse geben. Du hast eine unglaubliche Begabung zu motivieren und einem in einer fürchterlichen Attacke ein Lächeln ins Gesicht zu zaubern. Danke
christin
Ich denk drüber nach, danke. 😉 Schön, dass du lächeln kannst. Sowas ist viel wert in so einer unangenehmen Phase. Freu dich auf das Danach. 😉
Hdjdkf
Im Text sind mir zu viele Hypothesen und Spekulationen mit Erkenntnis gemischt🙁
Daniel
Danke für diesen Text. Immer mehr wird mir klar, worum es bei meiner MS EIGENTLICH geht! 🙂
christin
Schön, dass du inspiriert wurdest.
Alles Liebe für dich!
Christin