Hast du dich schon mal gefragt, warum dein Nacken trotz Krafttraining einfach nicht stabiler wird? Warum die Übungen, die anderen helfen, bei dir zu noch mehr Verspannungen und schwindelerregenden Symptomen führen? Die Antwort ist: Weil Krafttraining allein zu kurz und zur falschen Zeit gedacht wird. Bei CCI mangelt es oft nicht zuerst an Kraft, sondern an Verlässlichkeit und Präzision. Kraft braucht es zwar auch, aber nur, wenn sie sinnvoll eingesetzt werden kann.
Kleine Hinweise am Anfang
- Was ich im Folgenden beschreibe, ist kein fertiges, unangreifbares Konzept zur Behandlung oder gar Heilung von CCI. Es stellt lediglich eines unter vielen Prozesszwischenständen dar, die ich für mein ganz persönliches Verständnis dieser Erkrankung durchlaufe.
- Ich will hier nichts verkaufen oder behaupten, es besser als andere zu wissen. Ich möchte lediglich soweit kommen, dass ich am Ende dieses Prozesses sagen kann: Okay, jetzt ist die Sache für mich rund. Spoiler: Das kann noch eine Weile dauern, allein schon weil ich gefühlt noch Lichtjahre davon entfernt bin zu verstehen, wo im Einzelfall die klare Grenze zwischen „Jetzt muss operiert werden, es gibt keinen anderen Ausweg“, und „Das kann der Körper mit etwas Geduld gut und nachhaltig regulieren“ liegt…
- Aber eigentlich muss ich das auch gar nicht. Wozu gibts Ärzte?
- Es gibt schließlich Fälle, in denen die strukturelle Schädigung so ausgeprägt ist, dass selbst das beste sensorimotorische oder präzisionsorientierte Training keine ausreichende Stabilisierung mehr erreichen kann. Aber das wären dann zwar nicht automatisch jene, die dramatisch wirken, aber…
- diese Differenzierung kann ich hier für den Einzelfall sowieso nicht bieten. Das können nur Experten.
Bleibt unbedingt kritisch. Bleibt unbedingt offen.
Der mechanische Auffahrunfall in Superzeitlupe
„Du musst deinen Nacken kräftigen“, lautet der Standard-Rat bei CCI. Das klingt zunächst logisch. Stärkere Muskeln können schließlich mehr Last tragen und die empfindliche Halswirbelsäule stützen. Doch genau hier zeigt sich, dass viele Betroffene einer irreführenden Vorstellung folgen.
CCI wird oft als rein mechanisches Problem verstanden: ausgeleierte Bänder, lockere Wirbel. Dadurch richtet sich der Blick fast automatisch auf Millimeter, Winkel und Abstände. Was dabei jedoch leicht übersehen wird, ist die funktionelle Ebene: die neuromuskuläre Steuerung, also die Frage, wie gut das System Last überhaupt wahrnimmt, verarbeitet und im richtigen Moment abfängt.
Russek und Kollegen (2023) differenzieren hier etwas mehr und unterscheiden:
Hypermobilität: übermäßige Beweglichkeit, die der Körper unter Umständen noch kompensieren kann.
Mechanische Instabilität: strukturelle Laxizität, also tatsächlich zu viel Spiel im System.
Funktionelle Instabilität: unzureichende neuromuskuläre Kontrolle, sodass das Gelenk nicht mehr verlässlich geführt wird.
Gerade bei CCI greifen diese Ebenen oft ineinander: Strukturelle Schäden können die sensomotorische Kontrolle stören, und eine gestörte Kontrolle kann die mechanische Führung weiter verschlechtern. Dennoch: Nur weil die Struktur unauffällig ist, bedeutet das nicht, dass die Funktion der Kopfgelenke gewährleistet ist. Trotzdem spricht eine „katastrophale“ Struktur nicht gegen eine gestörte Funktion (Panjabi, 1992; Brinjikji et al., 2015).
Konsequenz: Ein starrer Nacken ist nicht automatisch ein stabiler Nacken.
Natürlich ist bei CCI ist die Struktur nicht unwichtig, im Gegenteil, sie setzt die mechanischen Grenzen. Aber ob diese Grenzen im Alltag halbwegs sicher eingehalten oder bei jeder Kleinigkeit überschritten werden, entscheidet vor allem die Funktion.

Kopflastiger Alltag
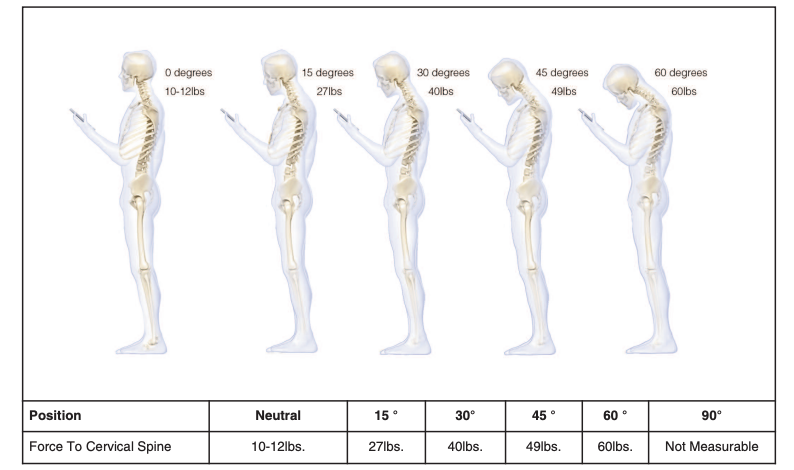
Normalerweise wiegt ein menschlicher Kopf etwa 5 bis 6 kg. Das ist das statische Gewicht, das deine Wirbelsäule im Lot tragen muss, wenn du kerzengerade stehst. Doch biomechanisch trägt die Halswirbelsäule nie nur das reine Kopfgewicht. Weil die zervikale Muskulatur mit sehr kurzen Hebelarmen arbeitet, muss sie hohe Gegenkräfte erzeugen, um den Kopf überhaupt im Gleichgewicht zu halten. Diese Muskelzüge erhöhen die axiale Kompressionslast auf die Halswirbelsäule erheblich. Modelle und experimentelle Daten zeigen, dass diese Last schon in Neutralstellung in die Größenordnung des Dreifachen des Kopfgewichts reichen kann und bei Vorneigung, Rotation oder Zusatzlast weiter ansteigt (Patwardhan et al., 2016; Barrett et al., 2022).
In einem Modellbericht von Hansraj (2014) lassen sich zum Beispiel anschauliche Zahlen zur Lastzunahme bei Vorneigung finden: Was bei 0° noch ca. 5 kg sind, wirkt bei 60° wie 27 kg auf die Halswirbelsäule. Diese Last muss tausendfach am Tag geführt werden.
Kleiner Reminder für das Folgende:
im Nacken arbeiten zwei sehr unterschiedliche Muskel-Systeme zusammen:
Die tiefen Muskeln sitzen nahe an den einzelnen Wirbelsegmenten. Ihre Aufgabe ist nicht, spektakulär Kraft zu erzeugen, sondern fein zu dosieren, kleine Bewegungen präzise zu führen und dem Gehirn fortlaufend Rückmeldung über Lage und Bewegung zu liefern. Sie sind gewissermaßen das Präzisions- und Navigationssystem der Halswirbelsäule.
Die oberflächlichen, globalen Muskeln haben eine andere Aufgabe. Sie erzeugen eher grobe Kraft, bewegen den Kopf sichtbar im Raum und können bei Bedarf schnell Spannung aufbauen. Sie sind wichtig — aber eher als Zugpferde und Schutzmuskeln, nicht als feine segmentale Lotsen.
Das Feed-Forward-Defizit
Um die Belastungen des Alltags abzufangen, arbeitet der Körper normalerweise mit einem vorausschauenden Schutzsystem: dem sogenannten Feed-Forward-Mechanismus. Das Gehirn wartet dabei nicht erst auf den Moment, in dem eine Bewegung bereits stattfindet oder Stabilität verloren zu gehen droht, sondern bereitet die Halswirbelsäule schon Millisekunden vorher auf die kommende Last vor. (Reminder: Das Gehirn reagiert nicht auf das Jetzt, sondern arbeitet mit Vorhersagen.) Heißt: Noch bevor du den Kopf drehst, werden die tiefen zervikalen Muskeln mit Befehlen versorgt, sodass die einzelnen Segmente zielgenau geführt und die Gelenke sensorisch wie motorisch abgesichert werden können (Falla et al., 2004; Jull et al., 2008; Treleaven, 2008; Russek et al., 2023).
Bei Menschen mit Nackenproblemen zeigt sich jedoch immer wieder, dass genau dieses System gestört ist. Falla und Kollegen (2004) konnten zeigen, dass die Feed-Forward-Aktivität zervikaler Flexoren bei chronischem Nackenschmerz verzögert ist. Andere Arbeiten derselben Forschungsrichtung beschreiben darüber hinaus eine veränderte Koordination zwischen tiefen und oberflächlichen Halsmuskeln: Die tiefen zervikalen Flexoren arbeiten weniger spezifisch oder weniger effizient, während oberflächliche Muskeln wie der Musculus sternocleidomastoideus (der große Halsdreher) eher übermäßig aktiviert werden (Falla et al., 2004; Jull et al., 2008; Jull et al., 2009; Falla, 2004; Dirito et al., 2024). Das spricht gegen ein simples Kraftproblem und eher für eine Störung der neuromuskulären Organisation.
All das hat damit zu tun, dass der Nacken nicht nur ein mechanischer Halteapparat ist, sondern auch ein hochsensibles sensorisches System. Gerade die tiefen zervikalen und subokzipitalen Muskeln besitzen eine besonders hohe Dichte an Muskelspindeln und liefern dem Gehirn fortlaufend Information darüber, wo der Kopf im Raum steht und wie sich die HWS relativ zum Rumpf bewegt. Diese propriozeptive Rückmeldung ist entscheidend für die Abstimmung von Augen-, Kopf- und Haltungssteuerung (Kulkarni et al., 2001; Treleaven, 2008; Treleaven et al., 2003). Wenn diese Afferenzen gestört sind — etwa durch Schmerz, anhaltende Reizung oder funktionelle Instabilität — wird nicht nur die muskuläre Führung unpräziser, sondern auch die sensorische Landkarte des Kopfes unschärfer. Genau das ist bei Nackenpatienten vielfach beschrieben: veränderte Kopf-Repositionsgenauigkeit, Störungen der Blickstabilität, Unsicherheit, Schwindel, Gleichgewichtsprobleme und eine gestörte Koordination von Augen-, Kopf- und Rumpfbewegungen (Treleaven et al., 2003; Treleaven et al., 2005; Treleaven et al., 2006; Treleaven, 2008).
Zu Störungen der Blickstabilität: Fehlende oder unzuverlässige zervikale Lagesignale können dazu führen, dass Betroffene sich stärker auf visuelle Orientierung stützen. Das könnte erklären, warum visuelle Reize häufiger als anstrengend, destabilisierend oder überfordernd erlebt werden (Stichwort visuelle Abhängigkeit).
Deutlich wird: Der Nacken hat oftmals kein Kraftproblem, sondern das System kann Last, Lageinformation und Aktivierung nicht mehr sauber managen. Die Halswirbelsäule wird dann zwar häufig durch oberflächliche Schutzspannung fest, aber nicht wirklich präzise geführt (Treleaven, 2008; Russek et al., 2023).
Kleiner Hoffnungsschimmer für zwischendurch:
Dieses sensorimotorische Desaster ist blöd, aber zumindest veränderbar. Ragnarsdottir und Kollegen (2024) untersuchten Menschen mit chronischem Schleudertrauma Grad II–III und fanden zu Beginn messbare Defizite in mehreren kinästhetischen Parametern im Vergleich zu gesunden Kontrollen. Nach einem zwölfwöchigen neck-specific exercise-Programm verbesserten sich mehrere dieser Bewegungssteuerungs-Metriken signifikant, ebenso Nackenschmerz und neck-related disability. Besonders spannend: Schon ein Training, das auf die tiefen zervikalen Muskeln und ihre Funktion zielt, scheint die sensorimotorische Kontrolle mit beeinflussen zu können.
Aber dahin kommen wir noch… Erst Theorie, dann das Eingemachte. Würde ich direkt das Eingemachte zeigen, würdet ihr vermutlich denken: Hä? What hat die geraucht?!
Ihr sollt verstehen. Dann entscheiden. Klar soweit?
Wer oder was ist AMI?
Ein möglicher Erklärungsrahmen für dieses ganze Drama ist die arthrogene Muskelinhibition (AMI), die zwar vor allem aus anderen Gelenksystemen bekannt ist (Rice & McNair, 2010) allerdings auch darüber hinaus gedacht werden darf.
Gemeint ist damit ein Schutzmechanismus des Nervensystems, der immer dann greift, sobald ein Gelenk durch Laxität, Entzündung, Reizung oder anhaltend inkonsistente Rückmeldung als unsicher bewertet wird. Das Gehirn wendet dann einen besonderen Kniff an, um Bewegungsumfang, Kraftentfaltung und Rekrutierung der gelenknahen Muskeln zu drosseln, um potenziell riskante Bewegungen zu verhindern.
Aus Sicht des Nervensystems ist dieses Verhalten plausibel. Wenn die sensorische Rückmeldung eines Gelenks nicht mehr als verlässlich eingeordnet wird, erscheint es funktionell sinnvoll, Schadensbegrenzung einzuleiten.
AMI bedeutet in diesem Zusammenhang also nicht „Muskel zu schwach“, sondern vielmehr eine Störung der willkürlichen Aktivierung und Rekrutierung. Norte und Kollegen (2021) beschreiben für das Knie genau dieses Muster: eine verminderte Verfügbarkeit von Motoneuronen, zentrale Aktivierungsdefizite und persistierende Rekrutierungsprobleme trotz konventioneller Rehabilitation.
Überträgt man dieses Modell auf die Halswirbelsäule, erscheinen interessante Parallelen. O’Leary und Kollegen (2009) beschreiben bei mechanischem Nackenschmerz eine gestörte neuronale Kontrolle der zervikalen Muskulatur, die sich in einer Hemmung tiefer stabilisierender Muskeln, einer kompensatorischen Überaktivität oberflächlicher Muskeln sowie Defiziten in Präzision, Ausdauer und Koordination äußert. Genau dieses Muster erinnert an das, was für AMI in anderen Gelenksystemen beschrieben wird: Die lokal stabilisierende Muskulatur steht nicht mehr in vollem Umfang für die willkürliche Kontrolle zur Verfügung, während oberflächliche oder global arbeitende Muskeln kompensatorisch verstärkt einspringen.
Zwar ist der Begriff AMI in der HWS-Literatur bislang nicht so etabliert wie im Bereich peripherer Gelenke. Die beschriebenen Mechanismen offenbaren jedoch deutliche Überschneidungen: gestörte Afferenz, reduzierte Aktivierung tief stabilisierender Muskulatur, kompensatorische Rekrutierung oberflächlicher Muskeln und persistierende Defizite in motorischer Kontrolle. Damit bietet das AMI-Konzept einen plausiblen Erklärungsrahmen dafür, weshalb die tiefen zervikalen Stabilisatoren trotz Training oder trotz fehlender struktureller Schädigung funktionell gehemmt bleiben können.
AMI und noch etwas: Das Oberstübchen
Neben AMI könnte jedoch auch noch eine zweite Ebene mit hineinspielen: eine zentralnervöse Schutzblockade, an der das Kleinhirn möglicherweise beteiligt ist. Beide Mechanismen sind nicht dasselbe, denn AMI beschreibt vor allem ein Problem, das von gestörter Rückmeldung aus dem Gelenk ausgeht. Das Kleinhirn dagegen ist jener Teil, der letztlich auf solche unsauberen Eingangsdaten reagiert. AMI betrifft also das „Warum der Muskel nicht sauber freigeschaltet wird“, das Kleinhirn eher das „Wie Bewegung unter Unsicherheit unkoordinierter wird“. Es ist ein Zusammenspiel:
1. Alarm und Misstrauen
Das Problem beginnt bei der Wahrnehmung. Wenn ein Gelenk durch Laxität oder Entzündung inkonsistente Rückmeldungen liefert (Reminder: Auch Bänder sind Sinnesorgane, die dem Gehirn Informationen zuspielen), stuft das Nervensystem diesen Bereich als unsicher ein. Konsequenz: Alarm, Panik, Sympathikusstress – und die Ansteuerung der tiefen Nackenmuskeln wird, weil sie zu nah an den Kopfgelenken sitzen, gedrosselt, um gefährliche Mikrobewegungen zu verhindern. Dadurch entsteht noch mehr Datenblindheit und eine kraftzehrende Stressspirale startet.
2. Das Kleinhirn mischt sich ein
Verantwortlich für diese auferlegte Bewegungseinschränkung ist zum Beispiel das Kleinhirn. Takano et al. (2022) erklären: Das Kleinhirn kann die Signalstärke (die motorisch evozierten Potentiale), die am Muskel ankommt, senken. (Wichtig: In dieser Studie wurde sichergestellt, dass die peripheren Leitungsbahnen vom Rückenmark zum Muskel völlig intakt waren; die Hemmung kam also wirklich ausschließlich aus dem Kleinhirn.)
3. Bewegungen werden blockiert
Dass dieser (oder ein ähnlicher) Schutzmechanismus besonders bei Nackenpatienten auftaucht, zeigen Daligadu und Kollegen (2013): Sobald die HWS-Segmente Probleme melden, reagiert das Kleinhirn mit einer globalen Schutzbremse. In der Studie wurde dies über eine gehemmte Feinmotorik der Hände nachgewiesen. Das Prinzip ist klar: Wenn die zentrale Achse (der Nacken) instabil ist, stellt das Kleinhirn das gesamte motorische System unter Quarantäne. Die „Kleinhirn-Bremse“ wird starr und lässt sich für einen präzisen Bewegungsstart nicht mehr flexibel lösen (siehe auch Kassavetis et al., 2011).
Der mögliche Nutzen
Hier liegt jedoch auch der therapeutische Hebel. Das Kleinhirn ist wie der Rest des Gehirns plastisch. Summers et al. (2018) bewiesen, dass eine gezielte, positive Beeinflussung der Kleinhirn-Aktivität die Signalstärke im motorischen Cortex direkt wieder erhöhen kann, wodurch bestenfalls die schlafenden tiefen Nackenmuskeln wieder ansprechbar werden.
Buckling: Eier im Gelenk
Hier kommt die Forschung von Bogduk und Mercer (2000) ins Spiel. Sie hilft uns, die vor uns liegenden Puzzleteile zusammenzuführen und zu verstehen, was bei einer Instabilität wirklich passiert und warum einseitig trainigsbasierte Ansätze zwangsläufig gegen die Wand fahren:
Im gesunden Zustand bewegen sich deine Wirbel nicht chaotisch. Jede Drehung und Neigung folgt einer hochpräzisen Bahn um ein fest definiertes funktionelles Drehzentrum. Man kann sich das wie eine perfekt geschmierte mechanische Führungsschiene vorstellen: Die Lasten schlagen nicht punktuell ein, sondern werden flächig verteilt und sanft abgefangen.
Vom Gleis ins Schotterbett
Sobald jedoch die muskuläre Führung durch die AMI (die neuronale Bremse) und ein gestörtes Feed-Forward ausfällt, bricht diese Ordnung zusammen. Der Wirbel verlässt seine Schiene. Er beginnt zu rutschen, zu schwimmen. Er eiert.
Das hat fatale physikalische Folgen:
- Wanderndes Drehzentrum: Die Achse, um die sich der Wirbel bewegt, bleibt nicht mehr stabil, sondern verschiebt sich unkontrolliert von Millimeter zu Millimeter.
- Punktuelle Überlastung: Die Kraft landet nicht mehr dort, wo die Gelenkflächen sie dämpfen können. Sie schlägt stattdessen wie ein Meißel punktuell in Kapseln, Bänder und empfindliche Gelenkränder ein.
Das Paradoxon: Außen fest, innen führungslos
Wenn die feine Ansteuerung versagt, greift der Körper zu einer Notlösung: Er baut einen massiven Muskelpanzer aus der oberflächlichen Muskulatur auf. Doch dieser Panzer verpulvert Unmengen an Energie und macht das Gehirn durch die künstliche Starrheit „datenblinder“, als es ohnehin schon ist.
An dieser Stelle schnappt die mechanische Falle zu: das Buckling. Biomechanische Versuche zeigen, dass die reine Knochen- und Bandstruktur der HWS unter vertikalem Druck schon bei minimalen Kräften einknicken würde (Panjabi et al., 1998). Die Lösung der Natur für dieses Stabilitätsproblem ist das Prinzip der Follower Load (Patwardhan et al., 2000): Die Halswirbelsäule wird erst dann belastbar, wenn die Kompressionskräfte exakt entlang ihrer natürlichen Krümmung verlaufen. Nur so werden gefährliche Biegemomente und Scherkräfte minimiert. Fehlt diese exakte Ausrichtung der Kraftlinie, passiert etwas Tückisches: Das System weicht im Stillen aus, Segment für Segment. Dieses Buckling ist deshalb so hinterhältig, weil es von außen wie eine massive Verspannung wirkt, während im Inneren der Wirbelgelenke mechanisches Chaos herrscht. Der Panzer drückt die eiernden Wirbel dabei fest in eine Fehlstellung, statt sie zu sichern. Und Training macht es schlimmer.
Genau hier liegt das widersprüchliche Gefühl vieler CCI-Betroffener: Man ist äußerlich durch den Muskelpanzer oft bretthart und unbeweglich, fühlt sich im Kern aber völlig führungslos und instabil.
Warum übliches Nackentraining oft Zerstörung ist
Nun wird allmählich klar, weshalb klassisches Krafttraining für den Nacken bei CCI eher eine schlechte Idee ist.
Meist beginnt alles mit dem kritischen Blick eines Arztes. Und dem Satz: „Sie haben ja gar keine Rückenmuskeln.“
Tja, da braucht man sich echt nicht wundern, was?
Also ab zum Physio. Wo erstmal herumgedrückt, massiert und gelockert wird: Triggerpunkte, Faszien, obere Trapezien, Levator scapulae, Subokzipitalmuskeln…
Man liegt da, es tut kurz weh, und auf einmal fühlt sich alles etwas weicher an. Aber irgendwie auch unangenehm. Ein bisschen so, als hätte man Spannung rausgenommen, ohne dass dafür echte Stabilität nachgerückt wäre.
Dann heißt es: dehnen. Kopf zur Seite ziehen. Kinn zur Brust. Nacken lang machen. Brust öffnen bis es knistert. Manchmal noch mit dem Arm hinter dem Rücken, damit es „schön in den Hals zieht“. Oder in die Tür stellen und die Brustmuskeln aufdehnen, weil die Schultern von der ganzen vorwärtsgerichteten Arbeit „viel zu weit vorne“ sind. Alles soll lockerer werden, freier, weiter.
Danach wird einiges abverlangt: den Kopf in alle Richtungen bewegen, möglichst sauber, möglichst regelmäßig, möglichst mit großem Bewegungsradius (denn es muss ja einen Vorher-Nachher-Effekt geben). Vor, zurück, rechts, links, kreisen, neigen, rotieren, mit Theraband in die Hand und gegen Zug nach vorne, hinten oder seitlich. „Kinn leicht einziehen, Bauch fest, Schultern tief“, „Schultern weg von den Ohren“, „Haltung, Haltung, Haltung“.
Die Torte auf der Kirsche: Wärmepackung und Heimübungen auf einem Zettel.
Das Problem daran: Solche Programme setzen meist stillschweigend voraus, dass das System grundsätzlich schon sauber ansteuerbar ist. Also dass die tiefen Stabilisatoren erreichbar sind, dass die segmentale Führung halbwegs funktioniert und dass zusätzliche Last oder größere Bewegung die Kontrolle verbessert. Genau das ist bei CCI aber fraglich.
Wenn die Last eines eiernden Wirbels auf ein System trifft, das neurologisch auf stur geschaltet hat, stabilisierst du nicht, sondern verschleißt. Die Propriozeption wird schlechter. Der Stress höher. Das chemische Ungleichgewicht dadurch stärker usw. Schaut zum Beispiel mal hier.
Ergo: Wir müssen das System zuerst beruhigen und auf diese Art die neuronale Blockade (AMI) und das Feed-Forward-Defizit auflösen. Das Ziel ist die Wiederherstellung einer verlässlichen Kommunikation zwischen Nervensystem und Muskulatur. Denn erst dadurch ergibt Kraft im Muskel überhaupt erst Sinn.
Das heißt: Die durch AMI in den Schlaf gelegte Muskulatur muss aufgeweckt werden, damit sie wieder Lagedaten zum Gehirn schicken und somit präzise Befehle für die segmentale Stabilisierung vom Gehirn bekommen kann.
Die therapeutische Hürde: Wie aktiviert man Stabilisatoren, die das panische Gehirn aus Sicherheitsgründen für den Zugriff gesperrt hat?
Das klassische Duo: Aktin & Myosin
Stell dir eine Muskelfaser wie zwei ineinandergreifende Kämme vor:
- Aktin: Das sind die dünnen Schienen.
- Myosin: Das sind die kleinen Greifarme mit Köpfchen.
Damit ein Muskel Kraft entwickeln kann, müssen diese Myosinköpfchen an das Aktin andocken und daran ziehen (fast wie bei einem mikroskopischen Tauziehen). Genau so entsteht die klassische aktive Muskelarbeit.
Das Problem: Dieser Prozess ist auf eine funktionierende Ansteuerung angewiesen. Er braucht ein klares Signal aus dem Nervensystem und Energie in Form von ATP. Und genau hier liegt bei CCI das Dilemma: Wenn AMI und gestörtes Feed-Forward die feine muskuläre Aktivierung ausbremsen, dann ist die Muskulatur zwar nicht „kaputt“, aber sie ist funktionell schlechter erreichbar. Die tiefen Stabilisatoren arbeiten dann nicht rechtzeitig, nicht präzise genug oder nicht mit der nötigen Verlässlichkeit. Aktin und Myosin wären also grundsätzlich einsatzbereit, aber das Startsignal kommt bei ihnen einfach nicht an.

Titin
Lange Zeit dachte man, Muskeln bestünden im Wesentlichen nur aus Aktin und Myosin. Dann rückte ein drittes Element immer stärker in den Fokus: Titin — das größte bekannte Protein im menschlichen Körper. Titin spannt sich wie eine riesige elastische Feder durch das Sarkomer und verankert das Myosin in seiner Mitte.
Therapeutisch spannend wird Titin vor allem bei aktiver Dehnung, also bei einer exzentrischen Kontraktion.
Was ist aktive Dehnung?
Aktive Dehnung bedeutet: Ein Muskel entwickelt Kraft, während er gleichzeitig länger wird. In der Fachsprache nennt man das Exzentrik.
Ein einfaches Beispiel:
Wenn du eine schwere Einkaufstüte hochhebst, verkürzt sich dein Bizeps — das ist Konzentrik.
Wenn du die Tüte aber langsam und kontrolliert absetzt, wird der Muskel länger, obwohl er weiter arbeitet und die Last bremst.
Das ist deshalb so interessant, weil exzentrische Spannung nicht dieselbe Art von Kraftentfaltung verlangt wie klassisches Anspannen. Sie nutzt in besonderem Maß die mechanischen Eigenschaften des Muskels selbst. Genau deshalb kann sie bei CCI therapeutisch so interessant sein: Sie ermöglicht mehr Führung bei weniger Kraftaufwand.

CCI und Exzentrik – Warum jetzt nochmal?
Wenn bei CCI nicht nur die Aktivierung der Tiefenmuskulatur, sondern auch die sensorimotorische Verarbeitung gestört ist (Falla et al., 2004; Treleaven, 2008; Treleaven, 2017), dann erscheinen langsame, vorhersagbare Bremsbewegungen theoretisch attraktiv: Sie reduzieren Dynamik und könnten dadurch besser verarbeitbare afferente Rückmeldung ermöglichen.
Mechanischer Schutz:
Leonard und Kollegen (2010) sowie Herzog (2014) beschreiben, dass nach aktiver Dehnung eine sogenannte residual force enhancement auftreten kann. Vereinfacht heißt das: Ein Muskel kann nach exzentrischer Arbeit mehr Kraft bereitstellen, als man allein aus dem passiven Gewebe oder einer rein isometrischen Referenz erwarten würde. Für eine instabile Halswirbelsäule ist genau das interessant: Nicht explosive Kraftspitzen sind gefragt, sondern kontrollierte, bremsende Führung unter Last.
Innere Neu-Sortierung:
Edman (2012) zeigt, dass die Kraft nach aktiver Dehnung nicht einfach sofort auf den Ausgangszustand zurückfällt. Das spricht dafür, dass sich die mechanischen Verhältnisse im Sarkomer unter exzentrischer Belastung funktionell verändern. Anschaulich gesagt: Die Muskelfaser findet unter kontrollierter Last vorübergehend in eine günstigere innere Ordnung, die mehr Stabilität bei weniger hektischer Aktivierung erlauben könnte.
Mehr Wirkung bei weniger Energie:
Hessel et al. (2017) zeigen, dass exzentrische Kontraktionen hohe Kräfte bei vergleichsweise geringem metabolischem Aufwand ermöglichen. Genau das macht sie für CCI so interessant. Viele Betroffene sind nicht nur mechanisch vulnerabel, sondern auch vegetativ, neurologisch oder energetisch schnell überfordert. Exzentrik könnte hier einen Vorteil haben: mehr mechanische Führung, ohne das System sofort mit hohem Energieverbrauch, starker Atemantwort oder massiver Gesamtanspannung zu überladen.
Neuroplastischer Reiz statt bloßem Kraftreiz:
Hier wird Clos et al. (2021) besonders spannend. Die Autoren fassen zusammen, dass exzentrische Belastung nicht nur muskulär „anders“ ist, sondern auch zentralnervös besondere Anforderungen stellt. Im Vergleich zu konzentrischer Arbeit zeigen sich stärkere und länger anhaltende kortikale Aktivierungen; außerdem wurden nach exzentrischer Belastung Veränderungen der intracorticalen Hemmung und Fazilitation beschrieben. Mit anderen Worten: Exzentrik scheint das Gehirn stärker zur Bewegungsorganisation zu zwingen als reine Verkürzungsarbeit. Für CCI ist das deshalb relevant, weil (ich wiederhole mich) hier oft nicht einfach Kraft fehlt, sondern die präzise sensorimotorische Steuerung.
| Methode | Mechanismus | Wirkung bei CCI |
| Krafttraining | Rudernder Motor (Aktin/Myosin) | Gefährlich: Verstärkt nur den Panzer, Gelenk eiert weiter. |
| Passives Dehnen | Schlaffes Gummiband | Fatal: Vergrößert die instabile Neutralzone. |
| Exzentrik | Titin-Bypass | Gamechanger: Erzeugt physikalische Stabilität ohne hohen Nervenstrom. |
Minimalismus
Vergessen werden darf jedoch nicht: Die Art der Bewegung ist entscheidend. Die tiefen Nackenmuskeln sind nicht dafür gemacht, grobe, weit ausholende Kopfbewegungen zu produzieren. Ihre Hauptaufgabe ist die segmentnahe Führung: kleine, präzise Korrekturen, feine Dosierung von Spannung und fortlaufende Rückmeldung über die Kopf- und Wirbellage.
Wenn also die Bewegung zu groß, zu schnell oder zu kraftvoll wird, springen sofort die großen oberflächlichen Muskeln an und übernehmen wieder das Kommando. Dann bekommt man zwar Spannung, aber nicht unbedingt die Muskeln, die man eigentlich erreichen wollte. Mikrobewegungen sind deshalb nicht „zu wenig“, sondern oft genau klein genug, um die groben Kompensationsmuster möglichst nicht zu triggern — und den tiefen, segmentnahen Muskeln überhaupt erst wieder eine Chance zu geben.
Es braucht also Mikroextension: minimale, kontrollierte Impulse bzw. bremsende Mini-Bewegungen, die nah am Segment bleiben.
Anders gesagt: Wenn wir Präzision trainieren wollen, müssen wir präzise vorgehen. Nachvollziehbar?
Die 13-Minuten-Regel: Besserung braucht Zeit
Das Nervensystem schaltet nicht in Sekunden um. Takano et al. (2022) zeigen, dass Veränderungen in der cerebellären Hemmung Zeit brauchen; in ihrem Versuchsaufbau etwa 13 Minuten. Ob und wie plausibel und relevant das für CCI ist, müsste genauer unter die Lupe genommen werden. Jedenfalls stellt sich dadurch eine spannende Frage:
Reicht ein kurzes Justieren (landläufig Einrenken), ein paar schnelle Übungen oder zwei Minuten hektisches Aktivieren aus, um die tieferen Regelkreise wirklich zu erreichen – oder braucht es mehr?
Angelehnt an das Attraktoren-Modell würde ich sagen: Tiefe motorische Schaltkreise können gar nicht auf Hast reagieren. Sie reagieren ausschließlich auf Verlässlichkeit. Ein dysreguliertes sensorimotorisches System braucht also über eine gewisse Zeit hinweg immer wieder dieselbe klare Rückmeldung (Goikoetxea-Sotelo & van Hedel, 2023, Keim & Jones, 2008), bevor es beginnt, seine Schutzbremsen zu lockern. Die Zahl 13 ist dabei vermutlich gar nicht so entscheidend, aber sie ist eine gute Merkhilfe für: Plastizität ist ein Prozess.
Wer oder was stützt dieses ganze Gemüse?
Es gibt seit Jahren Kliniker und Forscher, die den Nacken gerade nicht nur als Kraftproblem behandeln, sondern als sensorimotorisches System, das zuerst wieder präziser organisiert werden muss.
Gwendolen Jull, Deborah Falla, Shaun O’Leary und Julia Treleaven gehören hier zu den wichtigsten Namen. Ihre Arbeiten kreisen immer wieder um dieselbe Grundidee: tiefe zervikale Muskulatur, gestörte Feed-Forward-Steuerung, veränderte Muskelkoordination, Kopfpositionssinn, Blickstabilität, Schwindel und die Frage, wie man das System wieder feiner organisiert statt nur stärker zu machen (Falla et al., 2004; O’Leary et al., 2009; Treleaven, 2008; Jull et al., 2008). Praktisch umgesetzt wird das dort meist über niedrig dosierte, präzise Ansteuerung, kraniozervikale Kontrolle, Haltung, Augen-Kopf-Koordination und sensomotorisches Retraining — also genau dort, wo auch mein Denken andockt.
Auch Russek und Kollegen (2023) gehen mit ihren Empfehlungen zur oberen HWS-Instabilität in eine ähnliche Richtung. Dort steht nicht „mehr Last drauf“, sondern zunächst Reizlage, Irritabilität, Kontrolle, Symptomführung und sichere Progression im Vordergrund. Das passt sehr gut zu der Idee, dass man ein dysreguliertes System nicht einfach über Kraftreize in Ordnung zwingt.
Und selbst neuere Arbeiten wie die von Ragnarsdottir und Kollegen (2024) deuten an, dass schon ein neck-specific exercise-Programm, das auf die tiefen Halsmuskeln zielt, kinästhetische Defizite verbessern kann. Das ist für mich wichtig, weil es in dieselbe Richtung zeigt: Wenn man an der präzisen Führung arbeitet, verändert sich nicht nur Kraft, sondern auch die sensorimotorische Qualität.
Der Unterschied zu meinem Gedankengang liegt eher im Schwerpunkt:
Die genannten Ansätze arbeiten vor allem mit feiner Aktivierung, Koordination, Kontrolle und sensorimotorischem Training. Mein Modell fragt zusätzlich, ob Exzentrik hier ein besonders kluger Hebel sein könnte.
Und ja, Exzentrik taucht bereits in Reha-Konzepten auf, die chronischem Schleudertrauma angewendet werden. Z.B.: Sterling und Kollegen (2009) beschrieben in ihrem Übungsprotokoll ausdrücklich ein „retraining eccentric control of the cranio-cervical flexors in upright postures“. Exzentrik taucht hier also nicht als Kraftsportidee auf, sondern als gezielte, kontrollierte Bremsarbeit der tiefen zervikalen Muskulatur.
Auch O’Leary und Kollegen (2009) beschreiben bei mechanischem Nackenschmerz eine stufenweise Progression, in der Exzentrik eine große Bedeutung einnimmt: zunächst Koordination und Low-Load-Training der tiefen zervikalen Flexoren, anschließend konzentrisch-exzentrische Arbeit im inneren Bewegungsbereich und später exzentrische Kontrolle in aufrechter, funktioneller Haltung. Exzentrik erscheint hier also nicht als grobes Krafttraining, sondern als kontrollierte Brems- und Führungsarbeit
Aber genug der Theorie! In Teil 2 wird’s endlich praktisch.
Barrett, J. M., McKinnon, C. D., Dickerson, C. R., Laing, A. C., & Callaghan, J. P. (2022). Posture and Helmet Configuration Effects on Joint Reaction Loads in the Middle Cervical Spine. Aerospace medicine and human performance, 93(5), 458–466. https://doi.org/10.3357/AMHP.5830.2022
Bartsch, T., & Goadsby, P. J. (2003). The trigeminocervical complex and migraine: current concepts and synthesis. Current pain and headache reports, 7(5), 371–376. https://doi.org/10.1007/s11916-003-0036-y
Brinjikji, W., Luetmer, P. H., Comstock, B., Bresnahan, B. W., Chen, L. E., Deyo, R. A., Halabi, S., Turner, J. A., Avins, A. L., James, K., Wald, J. T., Jarvik, J. G., & Kallmes, D. F. (2015). Systematic literature review of imaging features of spinal degeneration in asymptomatic populations. AJNR: American Journal of Neuroradiology, 36(4), 811–816. https://doi.org/10.3174/ajnr.A4173
Blanpied, P. R., Gross, A. R., Elliott, J. M., Devaney, L. L., Clewley, D., Walton, D. M., Sparks, C., & Robertson, E. K. (2017). Neck pain: Revision 2017 clinical practice guidelines linked to the International Classification of Functioning, Disability and Health from the Orthopaedic Section of the American Physical Therapy Association. Journal of Orthopaedic & Sports Physical Therapy, 47(7), A1–A83. https://doi.org/10.2519/jospt.2017.0302
Bogduk, N., & Mercer, S. (2000). Biomechanics of the cervical spine. I: Normal kinematics. Clinical biomechanics (Bristol, Avon), 15(9), 633–648. https://doi.org/10.1016/s0268-0033(00)00034-6
Clos, P., Lepers, R., & Garnier, Y. M. (2021). Locomotor activities as a way of inducing neuroplasticity: insights from conventional approaches and perspectives on eccentric exercises. European journal of applied physiology, 121(3), 697–706. https://doi.org/10.1007/s00421-020-04575-3
Daligadu, J., Haavik, H., Yielder, P. C., Baarbe, J., & Murphy, B. (2013). Alterations in cortical and cerebellar motor processing in subclinical neck pain patients following spinal manipulation. Journal of manipulative and physiological therapeutics, 36(8), 527–537. https://doi.org/10.1016/j.jmpt.2013.08.003
Dirito, A. M., Abichandani, D., Jadhakhan, F., & Falla, D. (2024). The effects of exercise on neuromuscular function in people with chronic neck pain: A systematic review and meta-analysis. PloS one, 19(12), e0315817. https://doi.org/10.1371/journal.pone.0315817
Edman K. A. (2012). Residual force enhancement after stretch in striated muscle. A consequence of increased myofilament overlap?. The Journal of physiology, 590(6), 1339–1345. https://doi.org/10.1113/jphysiol.2011.222729
Falla, D., Jull, G., & Hodges, P. W. (2004). Feedforward activity of cervical flexor muscles is delayed in chronic neck pain. Experimental Brain Research.
Falla D. (2004). Unravelling the complexity of muscle impairment in chronic neck pain. Manual therapy, 9(3), 125–133. https://doi.org/10.1016/j.math.2004.05.003
Federico, P., & Perez, M. A. (2017). Altered corticospinal function during movement preparation in humans with spinal cord injury. The Journal of physiology, 595(1), 233–245. https://doi.org/10.1113/JP272266
Goikoetxea-Sotelo, G., & van Hedel, H. J. A. (2023). Defining, quantifying, and reporting intensity, dose, and dosage of neurorehabilitative interventions focusing on motor outcomes. Frontiers in Rehabilitation Sciences, 4, Article 1139251. https://doi.org/10.3389/fresc.2023.1139251
Hansraj, K. K. (2014). Assessment of stresses in the cervical spine caused by posture and position of the head. Surgical Technology International, 25, 277–279.
Herzog, W. (2014). The role of titin in eccentric muscle contraction. Journal of Experimental Biology.
Herzog W. (2014). The role of titin in eccentric muscle contraction. The Journal of experimental biology, 217(Pt 16), 2825–2833. https://doi.org/10.1242/jeb.099127
Hessel, A. L., Lindstedt, S. L., & Nishikawa, K. C. (2017). Physiological Mechanisms of Eccentric Contraction and Its Applications: A Role for the Giant Titin Protein. Frontiers in physiology, 8, 70. https://doi.org/10.3389/fphys.2017.00070
Jull, G. A. (2000). Deep cervical flexor muscle dysfunction in whiplash. Journal of Musculoskeletal Pain.
Jull, G. A., Falla, D., Vicenzino, B., & Hodges, P. W. (2009). The effect of therapeutic exercise on activation of the deep cervical flexor muscles in people with chronic neck pain. Manual therapy, 14(6), 696–701. https://doi.org/10.1016/j.math.2009.05.004
Jull, Gwendolen A., Sterling, Michele, Falla, Deborah, Treleaven, Julia, and O’Leary, Shaun (2008). Whiplash, headache, and neck pain: Research-based directions for physical therapies. 1st ed. Elsevier. https://doi.org/10.1016/B978-0-443-10047-5.X5001-2
Kassavetis, P., Hoffland, B. S., Saifee, T. A., Bhatia, K. P., van de Warrenburg, B. P., Rothwell, J. C., & Edwards, M. J. (2011). Cerebellar brain inhibition is decreased in active and surround muscles at the onset of voluntary movement. Experimental brain research, 209(3), 437–442. https://doi.org/10.1007/s00221-011-2575-5
Kleim, J. A., & Jones, T. A. (2008). Principles of experience-dependent neural plasticity: implications for rehabilitation after brain damage. Journal of speech, language, and hearing research : JSLHR, 51(1), S225–S239. https://doi.org/10.1044/1092-4388(2008/018)
Kulkarni, V., Chandy, M. J., & Babu, K. S. (2001). Quantitative study of muscle spindles in suboccipital muscles of human foetuses. Neurology India, 49(4), 355–359.
Leonard, T. R., DuVall, M., & Herzog, W. (2010). Force enhancement following stretch in a single sarcomere. American journal of physiology. Cell physiology, 299(6), C1398–C1401. https://doi.org/10.1152/ajpcell.00222.2010
O’Leary, S., Falla, D., Elliott, J. M., & Jull, G. (2009). Muscle dysfunction in cervical spine pain: Implications for assessment and management. Journal of Orthopaedic & Sports Physical Therapy, 39(5), 324–333. https://doi.org/10.2519/jospt.2009.2872
Panjabi M. M. (1992). The stabilizing system of the spine. Part II. Neutral zone and instability hypothesis. Journal of spinal disorders, 5(4), 390–397. https://doi.org/10.1097/00002517-199212000-00002
Patwardhan, A. G., Havey, R. M., Ghanayem, A. J., Diener, H., Meade, K. P., Dunlap, B., & Hodges, S. D. (2000). Load-carrying capacity of the human cervical spine in compression is increased under a follower load. Spine, 25(12), 1548–1554. https://doi.org/10.1097/00007632-200006150-00015
Patwardhan, A. G., Meade, K. P., & Gavin, T. M. (2016). Biomechanics of the spine. In Musculoskeletal key. Elsevier.
Ragnarsdottir, H., Peterson, G., Gislason, M. K., Oddsdottir, G. L., & Peolsson, A. (2024). The effect of a neck-specific exercise program on cervical kinesthesia for patients with chronic whiplash-associated disorders: A case-control study. BMC Musculoskeletal Disorders, 25(1), 346. https://doi.org/10.1186/s12891-024-07427-9
Rice, D. A., & McNair, P. J. (2010). Quadriceps arthrogenic muscle inhibition. Seminars in Arthritis and Rheumatism.
Russek, L. N., Block, N. P., Byrne, E., Chalela, S., Chan, C., Comerford, M., Frost, N., Hennessey, S., McCarthy, A., Nicholson, L. L., Parry, J., Simmonds, J., Stott, P. J., Thomas, L., Treleaven, J., Wagner, W., & Hakim, A. (2023). Presentation and physical therapy management of upper cervical instability in patients with symptomatic generalized joint hypermobility: International expert consensus recommendations. Frontiers in medicine, 9, 1072764. https://doi.org/10.3389/fmed.2022.1072764
Šedý, J., Rocabado, M., Olate, L. E., Vlna, M., & Žižka, R. (2022). Neural Basis of Etiopathogenesis and Treatment of Cervicogenic Orofacial Pain. Medicina (Kaunas, Lithuania), 58(10), 1324. https://doi.org/10.3390/medicina58101324
Sherwin, R., Henricksen, J., Kapila, J., Adams, L., Likness, A., Hooper, T. L., & Sizer, P. (2024). The effect of tongue-to-palate on deep neck flexor activity. Journal of electromyography and kinesiology : official journal of the International Society of Electrophysiological Kinesiology, 79, 102938. https://doi.org/10.1016/j.jelekin.2024.102938
Sterling, M., Valentin, S., Vicenzino, B., Souvlis, T., & Connelly, L. B. (2009). Dry needling and exercise for chronic whiplash: A randomised controlled trial. BMC Musculoskeletal Disorders, 10, 160. https://doi.org/10.1186/1471-2474-10-160
Summers, R. L. S., Chen, M., Hatch, A., & Kimberley, T. J. (2018). Cerebellar Transcranial Direct Current Stimulation Modulates Corticospinal Excitability During Motor Training. Frontiers in human neuroscience, 12, 118. https://doi.org/10.3389/fnhum.2018.00118
Treleaven J. (2008). Sensorimotor disturbances in neck disorders affecting postural stability, head and eye movement control. Manual therapy, 13(1), 2–11. https://doi.org/10.1016/j.math.2007.06.003
Treleaven, J., Jull, G., & Lowchoy, N. (2005). Standing balance in persistent whiplash: a comparison between subjects with and without dizziness. Journal of rehabilitation medicine, 37(4), 224–229. https://doi.org/10.1080/16501970510027989
Treleaven, J., Jull, G., & Sterling, M. (2003). Dizziness and unsteadiness following whiplash injury: characteristic features and relationship with cervical joint position error. Journal of rehabilitation medicine, 35(1), 36–43. https://doi.org/10.1080/16501970306109



Leave a Reply